פתולוגיות וכאבים בכף הרגל הקדמית
כף הרגל הקדמית (Forefoot): המדריך המלא לכאבים, עומסים ופתולוגיות
כף הרגל הקדמית היא "חוד החנית" של מערכת התנועה האנושית. זהו האזור שמבצע את האינטראקציה הסופית עם הקרקע, אחראי על הדחיפה (Push-off) ונושא בעומסים אדירים בכל צעד וצעד. רוב תלונו הכאב בכף הרגל (כ-80%) מתרכזות באזור זה. דף זה סוקר את המנגנונים המורכבים הפועלים בקדמת כף הרגל ואת מגוון הבעיות הרפואיות העלולות להתעורר כאשר המנגנונים הללו כושלים.
מאת: שטיין נתי – פיזיותרפיסט מוסמך (B.P.T, M.Sc), אוסטאופת ומומחה להתאמת מדרסים.
פרק א': אנטומיה וביומכניקה – איך זה עובד?
כף הרגל הקדמית מורכבת מ-5 עצמות המסרק (Metatarsals) ו-14 עצמות האצבעות (Phalanges). החיבור ביניהן יוצר את מפרקי הכריות (MTP Joints). מבחינה תפקודית, כף הרגל הקדמית פועלת כמנוף נוקשה וכבולם זעזועים בו זמנית. במהלך הליכה, משקל הגוף עובר מהעקב, דרך הצד החיצוני של הרגל, ולבסוף מתרכז כולו בכריות הקדמיות לצורך הדחיפה. בשלב זה, העומס על ראשי עצמות המסרק יכול להגיע עד פי 3 ממשקל הגוף (ובריצה עד פי 8). היציבות תלויה ב"מנגנון הכננת" (Windlass Mechanism) – מתיחת הבוהן לאחור גורמת למתיחת הרצועה הפלנטרית, מה שמקשיח את הקשת ומאפשר דחיפה יעילה.
מחקרים נבחרים: עומסים וחלוקת לחצים:
1. מחקר "הפרבולה המטטרסלית" וחלוקת הלחצים
- החוקרים: Hennig & Milani (פורסם ב-Clinical Biomechanics).
- הנושא: ניתוח מדויק של חלוקת הלחצים (Peak Pressure) מתחת לראשי המסרק בזמן ריצה והליכה.
- השיטה: שימוש במדרסים אלקטרוניים עם 99 חיישנים בתוך הנעל בקרב רצים ומטופלים.
- ממצאים ודיון: המחקר הפריך את המיתוס הישן שכל ראשי המסרק נושאים משקל שווה. נמצא כי ראש המסרק השני והשלישי נושאים את העומס הגדול ביותר (הגבוה ביותר אבסולוטית), בעוד הראש הראשון והחמישי משמשים יותר לייצוב. נתון זה מסביר מדוע רוב שברי המאמץ, הקרעים בלוחית הפלנטרית ומחלת פרייברג מתרחשים דווקא במסרק השני. החוקרים הוכיחו כי כל סטייה קלה במבנה (כגון צניחת ראש מסרק במילימטרים ספורים) משנה דרמטית את מוקד הלחץ ומובילה לכאב.
- מסקנה: הלחץ אינו מתחלק שווה בשווה, והמסרקים המרכזיים (2-3) הם "קורבנות" העומס העיקריים.
2. תפקיד כרית השומן הפלנטרית (Plantar Fat Pad) בבלימת זעזועים
- החוקרים: Mickle et al. (פורסם ב-Gait & Posture).
- הנושא: הקשר בין גיל, ניוון כרית השומן וכאבים בכף הרגל הקדמית.
- השיטה: בדיקות אולטרסאונד למדידת עובי ודחיסות כרית השומן מתחת לראשי המסרק בקרב צעירים ומבוגרים, והצלבת הנתונים עם דיווחי כאב.
- ממצאים ודיון: המחקר הראה כי עם הגיל חלה ירידה משמעותית בעובי ובאלסטיות של כרית השומן הטבעית (Atrophy). הכרית מאבדת את היכולת לספוג אנרגיה ולהתאושש בין צעדים. נמצא מתאם ישיר וחזק: ככל שכרית השומן דקה יותר, כך הלחץ שנמדד על העצם גבוה יותר והסיכוי למטטרסלגיה עולה. המחקר הראה שהכרית מתחת למסרק השני היא הראשונה להיפגע ולהישחק.
- מסקנה: הזדקנות ביולוגית של הרקמה הרכה היא גורם מכני ישיר לכאב, גם ללא עיוות בעצמות עצמן.
3. השפעת אורך העצמות ("אינדקס פלוס/מינוס") על פציעות
- החוקרים: Fleischer et al. (פורסם ב-Journal of Foot and Ankle Surgery).
- הנושא: כיצד היחס בין אורך המסרק הראשון לשני משפיע על פתולוגיות.
- השיטה: מדידות רדיולוגיות מדויקות של אלפי כפות רגליים וסיווגן לפי מורטון (Morton's foot type).
- ממצאים ודיון: המחקר מצא כי אנשים בעלי מסרק ראשון קצר (Short 1st Ray) ומסרק שני ארוך, סובלים בשיעור גבוה פי 4 מבעיות במסרק השני (כמו קרע בלוחית הפלנטרית או פרייברג). ההסבר הוא ביומכני: המסרק הראשון אמור לשאת כ-40% ממשקל הגוף. כשהוא קצר מדי או לא יציב (היפר-מובילי), הוא "קורס" ולא מבצע את עבודתו, וכל העומס עובר למסרק השני שאינו בנוי לעמוד בלחץ כזה.
- מסקנה: הארכיטקטורה הגרמית היא המנבא החזק ביותר למיקום הפציעה העתידית.
פרק ב': אנציקלופדיית הפתולוגיות של כף הרגל הקדמית
להלן פירוט מעמיק של המצבים הרפואיים הנפוצים, הגורמים, הסימפטומים והמשמעויות של כל אחד מהם.
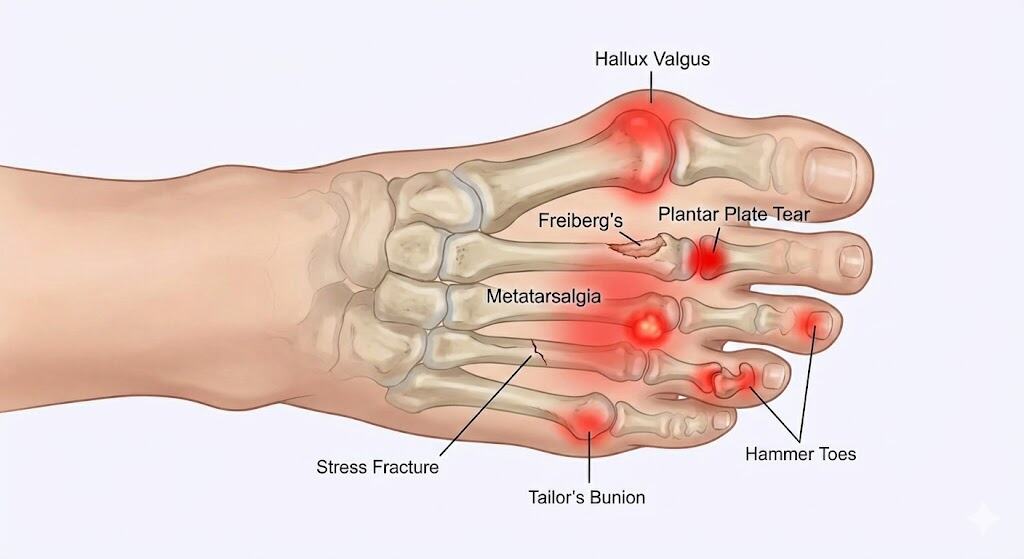
1. מטטרסלגיה (Metatarsalgia) – שם קוד לכאב
זוהי אינה מחלה ספציפית אלא "שם גג" המתאר כאב דלקתי מתחת לכריות כף הרגל (ראשי עצמות המסרק). המצב נובע לרוב מחלוקת עומסים לא תקינה (Biomehanical Overload). דמיינו שאתם דורכים על אבן קטנה בתוך הנעל – זו התחושה. הבעיה נפוצה מאוד בקרב אנשים עם קשת גבוהה (המרכזת לחץ בכריות), נשים הנועלות עקבים (המעבירים 70-80% ממשקל הגוף קדימה), וספורטאים. עם הזמן, הלחץ גורם לדלקת ברקמות הרכות, ולעיתים ליצירת "יבלות לחץ" (Callus) המגבירות את הכאב. הטיפול תמיד מתחיל בהורדת עומס: מדרסים עם כרית מטטרסלית להרמת העצמות, וריפוד שיחליף את כרית השומן הטבעית שנשחקה.
2. מורטון נוירומה (Morton's Neuroma)
זוהי פגיעה עצבית כואבת הנובעת מכליאה ועיבוי של העצב העובר בין ראשי עצמות המסרק (לרוב בין האצבע השלישית לרביעית). המצב נוצר משילוב של לחץ (מעיכה מהצדדים בגלל נעל צרה) ומתיחה של העצב בזמן הליכה. העצב המגורה מתנפח, נוצרת צלקת סביבו, והוא משדר אותות כאב חריפים. המטופלים מתארים תחושת "שרפה", זרמים חשמליים באצבעות, או תחושה ש"הגרב מקופלת" בתוך הנעל. הכאב מוחמר בנעליים סגורות ומוקל בחליצתן. האבחון כולל את מבחן "Mulder" (לחיצה המפיקה "קליק"). הטיפול הקריטי הוא הרחבת המקום לעצב בעזרת מדרס עם כרית מטטרסלית ("אפקט המניפה") וזריקות להורדת הדלקת.
3. קרע בלוחית הפלנטרית (Plantar Plate Tear)
הלוחית הפלנטרית היא רצועה עבה וחזקה בבסיס האצבעות, המתפקדת כ"מניסקוס" של כף הרגל וכמייצב העיקרי של האצבע. קרע ברצועה זו (לרוב באצבע השנייה) הוא תוצאה של שחיקה מכנית מתמשכת מעומס יתר. כשהרצועה נקרעת, האצבע מאבדת יציבות ומתחילה "לצוף" באוויר (Floating Toe) או לסטות הצידה וליצור רווח בצורת V מהאצבע השלישית. זהו מצב המאובחן לעיתים בטעות כמטטרסלגיה רגילה. הסימפטום המובהק הוא נפיחות וכאב בבסיס האצבע, ותחושה שהאצבע "בורחת". הטיפול דורש הורדת עומס אגרסיבית (Taping, נעל קשיחה) ולעיתים ניתוח לתיקון הרצועה.
4. מחלת פרייברג (Freiberg's Disease)
מצב של נמק אווסקולרי (AVN) של ראש עצם המסרק (לרוב השנייה). כתוצאה מפגיעה באספקת הדם לקצה העצם (עקב עומס יתר או טראומה), רקמת העצם מתה, נחלשת וקורסת, מה שמוביל להשטחה ועיוות של המפרק. המחלה אופיינית באופן מובהק לנערות מתבגרות ולנשים צעירות (יחס 5:1 לעומת גברים). הכאב ממוקד בגב כף הרגל ובכרית, ומחמיר בפעילות הדורשת עמידה על קצות האצבעות (ריקוד, עקבים). ללא טיפול, המפרק נהרס ומתפתחת דלקת פרקים ניוונית קשה בגיל צעיר. הטיפול המוקדם (מדרסים וסוליית Rocker) קריטי להצלת המפרק, ובשלבים מתקדמים נדרש ניתוח אוסטאוטומיה.
5. ססמואידיטיס (Sesamoiditis)
דלקת בעצמות הססמואידיות – שתי עצמות קטנות ("פיקות הברך" של כף הרגל) הממוקמות מתחת לבסיס הבוהן הגדולה, בתוך הגיד המכופף. עצמות אלו משמשות כמנוף להגברת כוח הדחיפה. הדלקת נפוצה מאוד בקרב רקדנים, אצנים וכדורסלנים ("Rebound injury"), הנוחתים בעוצמה על כרית הבוהן. הכאב הוא נקודתי, חד וממוקד מתחת למפרק הבוהן הגדולה. הכאב מחמיר בכיפוף הבוהן לאחור (Dorsiflexion). הטיפול דורש מנוחה ושימוש במדרס עם שקע ייעודי (Cut-out) המאפשר לעצמות הססמואידיות "לרחף" באוויר ולא לגעת בקרקע בזמן הדריכה.
6. הלוקס ולגוס (Hallux Valgus / Bunion)
זהו העיוות הנפוץ ביותר בכף הרגל הקדמית, בו הבוהן הגדולה סוטה הצידה לכיוון האצבעות הקטנות, ובבסיסה נוצרת בליטה גרמית (Bunion). הבעיה היא ביומכנית ותורשתית, ולא רק אסתטית. הסטייה גורמת למסרק הראשון "לברוח" פנימה ולאבד את יכולתו לשאת משקל. כתוצאה מכך, העומס עובר למסרקים המרכזיים (Transfer Metatarsalgia). בנוסף, הבליטה הגרמית מתחככת בנעל ויוצרת דלקת כואבת (Bursitis). הטיפול השמרני כולל נעליים רחבות ומדרסים לייצוב הקשת, אך הטיפול היחיד המיישר את האצבע הוא ניתוחי (חיתוך והזזת העצם).
7. הלוקס ריגידוס (Hallux Rigidus)
שחיקת סחוס (Osteoarthritis) במפרק הבוהן הגדולה, המובילה להגבלה קשה בתנועה ולנוקשות ("ריגידוס" = קשיח). בניגוד להלוקס ולגוס, כאן הבוהן נשארת ישרה אך אינה יכולה להתכופף כלפי מעלה. המטופלים מתקשים לבצע את שלב ה"גלגול" (Push-off) בהליכה, מה שגורם לכאב חד ודוקר בכל צעד. לעיתים מתפתח זיז עצם (Dorsal Bunoin) בגב המפרק המפריע בנעילת נעליים. הטיפול המוביל הוא שינוי הנעלה: סוליה קשיחה ומעוגלת (Rocker Bottom) המבצעת את הגלגול עבור המטופל ללא צורך בהזזת המפרק הפגוע.
8. שברי מאמץ (Stress Fractures / March Fracture)
שבר מיקרוסקופי בעצם הנוצר מעומס מחזורי החוזר על עצמו, כאשר קצב הרס העצם עולה על קצב בנייתה. השבר הנפוץ ביותר בכף הרגל מכונה "שבר מצעד" ומופיע בצוואר עצם המסרק השנייה או השלישית. התופעה שכיחה אצל חיילים, רצים שהעלו עצימות בפתאומיות, או אנשים עם דלדול עצם. הסימפטום הוא כאב עמום שהופך לחד בזמן פעילות, ונפיחות מקומית בגב כף הרגל ("בצקת בצורת ביצה"). האבחון דורש לעיתים מיפוי עצמות או MRI כי הרנטגן תקין בהתחלה. הטיפול הוא מנוחה מוחלטת ומגף הליכה, כדי למנוע הפיכה לשבר מלא.
9. בוניונייט / "חייט הנודד" (Tailor's Bunion)
זוהי "תמונת המראה" של ההלוקס ולגוס, המתרחשת בצד החיצוני של הרגל (בסיס הזרת). נוצרת בליטה גרמית בראש המסרק החמישי, והזרת נוטה פנימה. השם ההיסטורי נובע מתנוחת הישיבה של החייטים (ישיבה מזרחית) שיצרה לחץ על אזור זה. כיום, הגורם הוא מבנה כף רגל רחב (Splay foot) או נעליים צרות מדי. הכאב נובע מדלקת ברקמה הרכה (בורסיטיס) עקב החיכוך בנעל. הטיפול כולל הרחבת הנעליים, ריפוד מגן, ומדרסים למניעת קריסה החוצה (Supination) של הרגל.
10. אצבעות פטיש / טופר (Hammer / Claw / Mallet Toes)
עיוותים של האצבעות הקטנות הנובעים מחוסר איזון בין הגידים המיישרים (העליונים) לגידים המכופפים (התחתונים). האצבע מתקבעת במנח כפוף, המזכיר פטיש או טופר. הסכנה העיקרית היא יצירת נקודות לחץ חדשות: קצה האצבע ננעץ בקרקע (Painful tip), והמפרק הבולט למעלה משתפשף בנעל ויוצר יבלת (Corn). ביומכנית, אצבע פטיש דוחפת את ראש המסרק כלפי מטה ומחמירה את המטטרסלגיה. בשלב הגמיש ניתן ליישר את האצבע עם אביזרים; בשלב הקשיח הפתרון הוא כירורגי או התאמת נעל עמוקה במיוחד.