סקירה קלינית: פגיעות קומפלקס ליספרנק (Lisfranc Joint Complex) – פתומכניקה, אבחון וניהול
תקציר (Abstract) 🌐
פגיעת ליספרנק (Lisfranc injury) מייצגת קשת של פתולוגיות, החל מנקע ברצועות ועד לשברים-פריקות מורכבים במפרק הטרסו-מטטרסלי (TMT). המפרק מהווה את "אבן הראשה" של הקשת האורכית והרוחבית של כף הרגל, וכל פגיעה ביציבותו עלולה להוביל לקריסה מבנית ולנכות תפקודית. האתגר הקליני המרכזי טמון בשיעור גבוה (עד 20%) של אבחון שגוי או מאוחר, במיוחד בפגיעות יציבות עדינות שאינן מודגמות בצילום רנטגן סטטי. השורה התחתונה מדגישה כי אבחון מוקדם באמצעות מבחני עומס דינמיים וטיפול שמרני המבוסס על מדרסים ביו-מכניים בתצורת Total Contact הם קריטיים למניעת ארתריטיס משנית ושחזור איכות החיים של המטופל.
הקדמה והיסטוריה (Introduction & History) 📜
המפרק נקרא על שמו של ז'אק ליספרנק דה סנט מרטן, מנתח בצבא נפוליאון, שתיאר בשנת 1815 קטיעות דרך המפרק הטרסו-מטטרסלי בקרב פרשים שנפלו מסוסיהם. היסטורית, הפגיעה זוהתה כתוצאה של טראומה אנרגטית גבוהה, אך בעשורים האחרונים גברה המודעות ל"ליספרנק ספורטיבי" – פציעות אנרגיה נמוכה המתרחשות בזמן פעילות גופנית.
הבנת האנטומיה התפתחה מהתמקדות בעצמות בלבד להבנה של הרצועות המייצבות, ובראשן רצועת ליספרנק (Lisfranc Ligament). פריצת הדרך המודרנית באבחון הגיעה עם היכולת לבצע הדמיות בעמידה (Weight-bearing), שחשפו את חוסר היציבות הדינמית שלא נראתה בשכיבה.
אפידמיולוגיה ואטיולוגיה 🧬
פגיעות ליספרנק נחשבות לנדירות יחסית (1 ל-50,000 איש בשנה), אך שכיחותן עולה בקרב אוכלוסיות ספציפיות:
- ספורטאים: רצים, שחקני כדורגל וכדורסל החשופים לכוחות סיבוב (Twisting) כשהקדמת כף הרגל מקובעת.
- טראומה ישירה: נפילה מגובה, תאונות דרכים או חבלה ישירה במרכז כף הרגל.
- גורמים עקיפים: מעידה פשוטה כאשר כף הרגל נמצאת במצב של Equinus (כמו בעקב גבוה) ומופעל עומס צירי.
הפתומכניקה: המנגנון הנפוץ ביותר הוא עומס אורכי המופעל על כף רגל הנמצאת ב-Plantar flexion. במצב זה, בסיסי עצמות המסרק אינם נתמכים והרצועות הן המחסום האחרון בפני פריקה.
פתופיזיולוגיה ואנטומיה 🦴
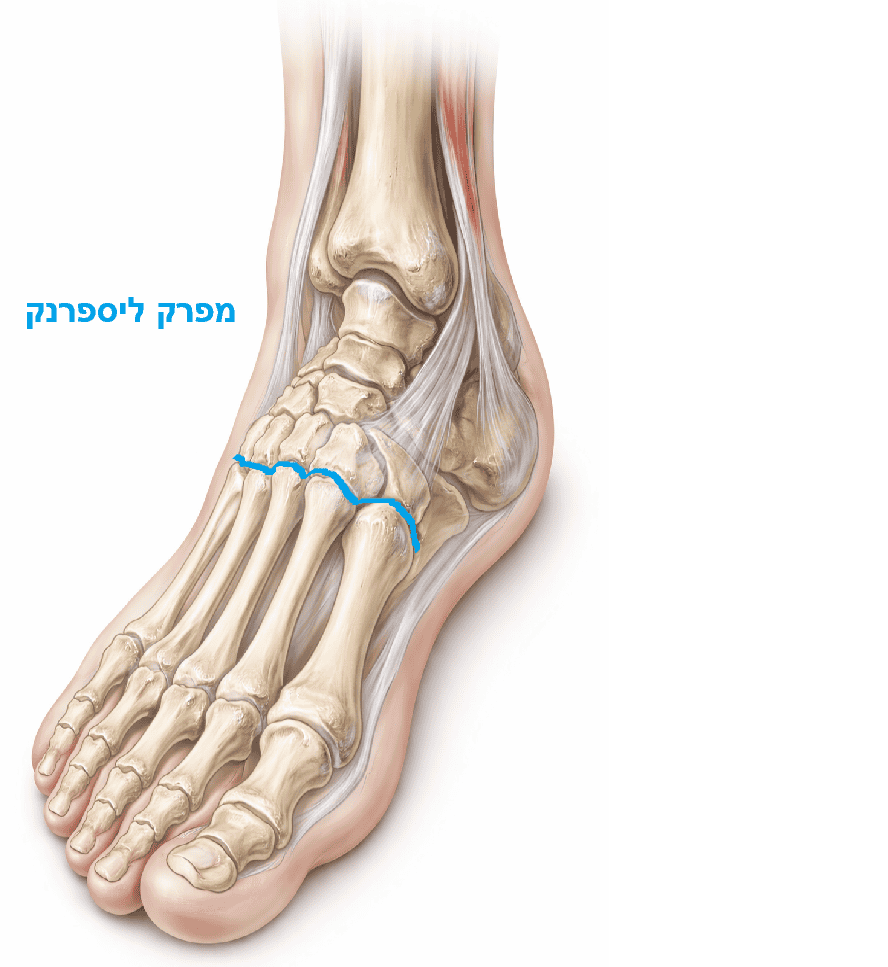
קומפלקס ליספרנק מחבר בין קדמת כף הרגל (Forefoot) למרכז כף הרגל (Midfoot).
מאפיינים אנטומיים קריטיים:
- מבנה הקשת: עצם המסרק השנייה (2nd Metatarsal) "נעולה" בתוך שקע בין עצמות ה-Cuneiform, מה שמקנה יציבות גרמית גבוהה.
- רצועת ליספרנק: רצועה אלכסונית חזקה המחברת בין ה-Medial Cuneiform לבסיס המסרק השני. חסרונה של רצועה רוחבית בין המסרק הראשון לשני הופך את רצועת ליספרנק למייצב הבלעדי של המרווח הזה.
- כשל מבני: בפתולוגיה, הרצועה נקרעת או שעצם המסרק נשברת בבסיסה. התוצאה היא הרחבה של המרווח בין הבוהן הראשונה לשנייה (Diastasis) וקריסה של הקשת האורכית.

אבחון (Diagnosis) 🔍
בדיקה פיזיקלית
- כאב ורגישות: כאב ממוקד מעל המפרקים הטרסו-מטטרסליים.
- מבחן הפרונציה: הקלינאי מקבע את העקב ומסובב את קדמת כף הרגל – כאב במרכז הרגל מהווה סימן חיובי.
- סימן ה"המטומה פלנטרית": שטף דם בסוליה במרכז כף הרגל נחשב לסימן פתוגנומוני (ייחודי) לפגיעת ליספרנק.
אבחנה מבדלת (Differential Diagnosis) ⚖️
יש להבדיל פגיעה זו מפתולוגיות אחרות במרכז הרגל:
- נקע במפרק ה-Chopart: פגיעה מפרקית אחורית יותר.
- פלנטר פצאיטיס של מרכז הפסיה: כאב ברקמה הרכה ולא במפרק הגרמי.
- שברי מאמץ: בבסיסי המסרקים.
הדמיה 🖥️
- רנטגן בעמידה (Weight-bearing X-ray): הצעד הראשון. נחפש הרחבה של מעל 2 מ"מ בין בסיס המסרק הראשון לשני.
- CT: הכרחי לתכנון ניתוחי וזיהוי שברים קטנים ("Fleck sign") בבסיס המסרק השני.
- MRI: משמש לזיהוי קרעים מבודדים ברצועת ליספרנק כאשר אין עדות לשבר.
🔍 סיווג דרגות הפציעה בקומפלקס ליספרנק
הסיווג הקליני מתבצע על פי חומרת הנזק לרצועות והתזוזה הגרמית במפרק:
- דרגה I (Grade I): מתיחה של רצועת ליספרנק ללא עדות ליציבות לקויה בבדיקת עומס. הצילום נראה תקין, אך קיימת רגישות מקומית עזה. 👣
- דרגה II (Grade II): קרע חלקי או מלא של הרצועה עם הרחבה (Diastasis) של 2-5 מ"מ בין בסיס המסרק הראשון לשני. דורש הגנה משמעותית.
- דרגה III (Grade III): קרע מלא המלווה בתזוזה של מעל 5 מ"מ וקריסה של הקשת האורכית. לרוב מחייב התערבות כירורגית. ⚠️
📋 פרוטוקול שיקום ביו-מכני: פציעת ליספרנק
שלב 1: הגנה והפחתת דלקת (שבועות 0-6) 🧊
- נשיאת משקל: ללא נשיאת משקל כלל (NWB) בעזרת קביים ומגף הליכה קשיח.
- מטרה: מתן אפשרות לרצועות להחלים ללא מתח מתיחה.
- תרגול: הנעת בהונות בלבד ושימור טווחי תנועה בברך ובירך.
שלב 2: חזרה הדרגתית לעומס (שבועות 6-12) 🚶♂️
- גמילה מקביים: מעבר הדרגי לנשיאת משקל חלקית (PWB) בתוך מגף ההליכה.
- התאמת מדרסים: זהו השלב הקריטי ביותר. שימוש במדרסי Total Contact קשיחים עם תמיכה מוגברת בקשת למניעת קריסה של מפרקי ה-TMT.
- תרגול: תרגילי שיווי משקל (פרופריוספציה) בסיסיים וחיזוק שרירים אינטרינזיים של כף הרגל.
שלב 3: שיקום פונקציונלי וחיזוק (חודשים 3-6) 💪
- הנעלה: מעבר לנעליים סגורות ותומכות עם המדרסים הייעודיים.
- נשיאת משקל: נשיאת משקל מלאה (FWB).
- תרגול: עליות על בהונות (הדרגתי), הליכה בשיפועים, ותרגול פונקציונלי ספציפי לסוג הספורט.
- בקרה: ניטור כאבים – כל כאב חד במרכז כף הרגל מחייב הפחתת עומס מיידית.
שלב 4: חזרה מלאה לפעילות (חודשים 6-12) 🏁
- מבחני שטח: חזרה לריצה קלה רק לאחר השגת כוח שרירים סימטרי וביצוע תרגילים ללא כאב.
- תחזוקה: המשך שימוש קבוע במדרסים ביו-מכניים גם לאחר ההחלמה למניעת שחיקת סחוס (ארתריטיס) עתידית.
📌 דגש לקלינאי: הצלחת הפרוטוקול תלויה בשליטה בכוחות הגזירה במרכז כף הרגל. המדרס אינו "בונוס" אלא חלק בלתי נפרד מהריפוי המכני של הרצועה.
אפשרויות טיפול (Management & Treatment) 👟
1. טיפול שמרני (פציעות יציבות / אנרגיה נמוכה)
כאשר אין תזוזה גרמית (דיאסטזיס קטן מ-2 מ"מ), הטיפול מתמקד בהגנה:
- קיבוע: גבס או מגף הליכה למשך 6 שבועות ללא נשיאת משקל.
- מדרסים ביו-מכניים (אבן היסוד): לאחר תקופת הקיבוע, חיוני להתאים מדרס Total Contact קשיח. המדרס נועד לתמוך בקשת המרכזית, למנוע תנועה מיותרת במפרקי ה-TMT ולהגן על הרצועות שהחלימו.
2. טיפול כירורגי (פציעות לא יציבות)
במקרים של תזוזה או פריקה, נדרש שחזור אנטומי מדויק:
- ORIF: קיבוע פנימי באמצעות ברגים או לוחיות להצמדת העצמות.
- Primary Arthrodesis: איחוי המפרק במקרים של ריסוק קשה, למניעת כאבים עתידיים.
פרוגנוזה (Prognosis) 🏁
פגיעות ליספרנק דורשות זמן החלמה ממושך. חזרה לפעילות ספורטיבית לוקחת לרוב 6-12 חודשים.
- סיבוך ארוך טווח: הסיבוך הנפוץ ביותר הוא ארתריטיס (שחיקת סחוס) פוסט-טראומטית, המתרחשת בכ-25% מהמקרים וגורמת לכאב כרוני בעמידה. שימוש קבוע במדרסים מותאמים אישית יכול להפחית משמעותית את התסמינים הללו.
סיכום ומסקנות 💡
פגיעת ליספרנק היא "המתעתעת הגדולה" של כף הרגל. לקלינאי המטפל: כל כאב במרכז כף הרגל לאחר חבלה, במיוחד עם שטף דם פלנטרי, חייב להיחשד כפגיעת ליספרנק עד שיוכח אחרת. הצלחת הטיפול תלויה בשחזור היציבות הביו-מכנית, בין אם בדרכים כירורגיות ובין אם באמצעות תמיכה אורתוטית קפדנית.
מקורות (References) 📚
- Kirby KA. (2000). Biomechanics of the normal and abnormal foot. JAPMA.
- Rathleff MS, et al. (2015). Load management in midfoot injuries. Scand J Med Sci Sports.
- Lemont H, et al. (2003). Midfoot pathologies and imaging. J Am Podiatr Med Assoc.
- Caspari RB, et al. (1990). Lisfranc injuries in the athlete. Foot Ankle Int.
- Wearing SC, et al. (2006). Mechanics of the longitudinal arch. Sports Med.