המדריך להבנת המכניקה סביב תנועת הגוף והמדרסים!
מדרסים הם אחד הכלים הנפוצים ביותר ברפואה האורתופדית והשיקומית — אך גם אחד הכלים שהפער בין התפיסה הציבורית לגביהם לבין תפקידם הקליני הוא הגדול ביותר. 🔍
רבים מצפים ממדרס “לתקן” את כף הרגל, להעלים כאב באופן מיידי או לשנות מבנה לאורך זמן. בפועל, תפקידו של המדרס שונה, מדויק יותר — ומוגבל יותר.
מדרס איכותי אינו משנה את האנטומיה שלכם, אלא את הביומכניקה שלכם; הוא משנה את הדרך שבה הגוף שלכם "מנהל משא ומתן" עם כוח הכבידה בכל צעד. ⚖️
דף זה הוא נראה הדף החשוב ביותר באתר זה בנושא מדרסים והוא נועד לעשות סדר: לא כמאמר מחקרי יבש, ולא כעמוד שיווקי, אלא כשלב ביניים חיוני בין ידע כללי להבנה קלינית עמוקה. כאן נפרק את העקרונות המרכזיים של פעולת המדרסים ונבין כיצד כלי קטן בתוך הנעל מסוגל להשפיע על תנועה, עומסים ותפקוד — לעיתים גם מעבר לכף הרגל עצמה. 🛡️
מדרס הוא אסטרטגיה טיפולית
חשוב להבין: מדרס אינו מוצר מדף, הוא אסטרטגיה טיפולית. 🎯 הוא חלק מתוכנית עבודה שנועדה לייצר תנאים אופטימליים להחלמה, תוך התחשבות במבנה השלד, תפקוד השרירים ואורח החיים הייחודי שלכם.
כל אחד מהנושאים בדף זה מהווה שער לעומק נוסף. מי שירצה להעמיק יוכל להמשיך לדפי העומק הקליניים, שבהם מוצגים ההיבטים הביומכניים, האנטומיים והמחקריים בפירוט מלא. 📖 הביומכניים והמחקריים בפירוט מלא.
תוכן העניינים
- מה זה מדרסים? הגדרה קלינית לעומת הבטחה שיווקית
- ניהול עומסים (Off-loading): יצירת "שקט ביולוגי" להחלמה
- השרשרת הקינטית: כיצד המדרס משפיע על הברך, הירך והגב
- מנגנון עצבי-שרירי: המדרס ככלי "לימודי" למערכת העצבים
- מדרסי מדף לעומת אסטרטגיה טיפולית בהתאמה אישית
- חומרים וקשיחות: מדוע "רך ונעים" הוא לעיתים הפתרון השגוי
- תהליך האבחון והמדידה: מדוע רקע קליני הוא תנאי סף
- מחיר מול איכות: איך לזהות מדרס מקצועי בתוך שוק פרוץ
- הסתגלות וכיול (Fine Tuning): הדיוק שנדרש לאחר תחילת השימוש
- נורות אדומות: אזהרות וסימנים למדרס שאינו מותאם ביומכנית
1. מה זה מדרסים? הגדרה קלינית לעומת הבטחה שיווקית
מדרסים אינם אביזר "מתקן" המשנה את הגנטיקה של כף הרגל, אלא מכשיר אורתופדי דינמי (Orthosis) המנהל את המפגש בין השלד לקרקע. בעוד השוק מבטיח תיקון קבוע של המבנה, האמת הקלינית היא שמדובר בכלי לשינוי תפקוד בזמן אמת. הבנת ההבדל בין "רפידת נוחות" לאסטרטגיה טיפולית היא הצעד הראשון למניעת אכזבות ובזבוז משאבים על הבטחות שאין להן בסיס באנטומיה היישומית.
מדרסים אינם אביזר “מתקן” המשנה את מבנה כף הרגל או את הגנטיקה שלה. בספרות הרפואית הם מוגדרים כ־Foot Orthoses – אביזרים חיצוניים שמטרתו להשפיע על תפקוד ביומכני, ולא על אנטומיה גרמית קבועה.
מבחינה קלינית, מדרס פועל ככלי דינמי: הוא משנה את האופן שבו כף הרגל והגוף מגיבים לכוחות הפועלים עליהם בזמן עמידה והליכה. המדרס אינו מבטל עומסים, אלא מנתב אותם – הוא משנה דפוסי דריכה, חלוקת לחצים ותגובה מכנית של הרקמות.
הפער בין התפיסה השיווקית לתפיסה הרפואית:
- אופטימיזציה של תנאים: בעוד שיח שיווקי מבטיח “תיקון” או “יישור”, הגישה הקלינית מתמקדת ביצירת תנאים מכניים טובים יותר, המאפשרים לרקמות להתמודד עם עומס ולתפקד בצורה יעילה יותר.
- אסטרטגיה טיפולית: כאשר מדרס נבחן ככלי תפקודי בתוך אסטרטגיית טיפול – ולא כפתרון מבני קבוע – ניתן להעריך את תרומתו בצורה מציאותית ולשלב אותו נכון בתהליך ההחלמה.
💡 תובנה מהקליניקה: כשהכאב חוזר
"מטופלים רבים עם דורבן מדווחים על הקלה משמעותית, אך כעבור זמן מה הכאב מתחיל לחזור. בבדיקה אצלנו, אנחנו מזהים לעיתים קרובות ירידה קלה בתמיכה המכנית של המדרס."
הפתרון המהיר: תוספת תמיכה קטנה ומדויקת באזור האסטרטגי מחזירה למדרס את יכולת ניהול העומסים שלו. הכאב נסוג כמעט מיד. זהו הכוח של כיול ביומכני (Fine Tuning) – המדרס הוא אסטרטגיה חיה שדורשת דיוק לאורך כל תהליך ההחלמה.
להעמקה קלינית ומחקרית:
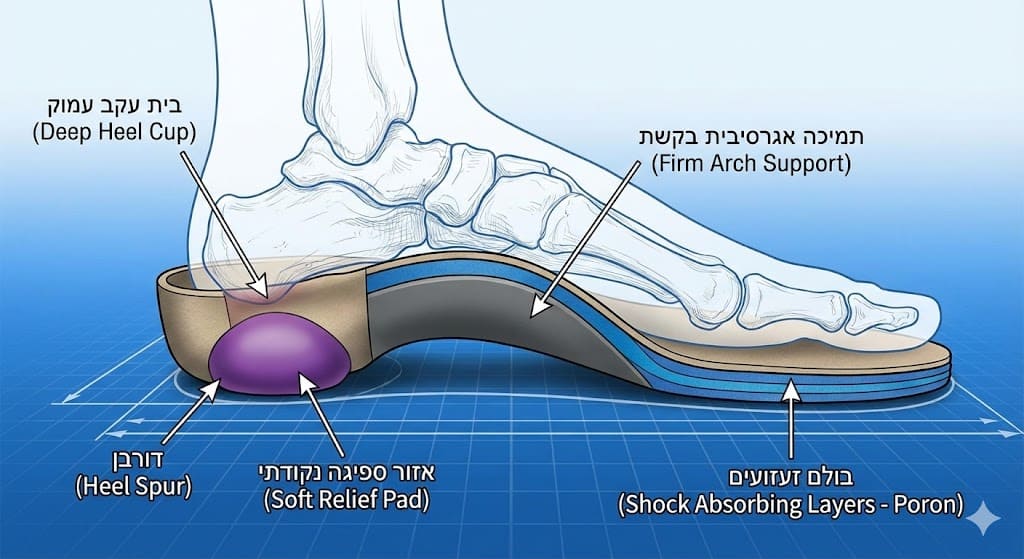
2. ניהול עומסים (Off-loading): יצירת "שקט ביולוגי" להחלמה
העיקרון המנחה ברפואה הוא יצירת תנאים אופטימליים לריפוי טבעי ($Healing Process$). המדרס פועל כ"מנהל תנועה" המבצע חלוקה מחדש של לחצים ($Load Redistribution$), ומסיט עומס שוחק מרקמות פגועות כמו גידים או רצועות אל אזורים המסוגלים לשאת בו. ה-$Off-loading$ המדויק מעניק לגוף את ה"שקט הביולוגי" הדרוש לו כדי לסגור דלקות כרוניות ולשקם נזקים מבניים..
העיקרון המנחה ברפואת שיקום הוא יצירת תנאים אופטימליים המאפשרים לגוף לבצע ריפוי טבעי (Healing Process). המדרס אינו "מרפא" את הדלקת באופן אקטיבי, אלא פועל ככלי לניהול עומסים המאפשר לרקמה הפגועה להחלים ללא הפרעה מכנית בלתי פוסקת.
המנגנון: חלוקת לחצים (Load Redistribution)
כאשר רקמה (כמו גיד ה-Plantar Fascia בדורבן) נמצאת תחת עומס יתר, היא אינה מסוגלת להשתקם כי בכל צעד נוצר נזק זעיר חדש. המדרס פועל כ"מנהל תנועה": הוא מסיט את הלחץ (Off-loading) מהאזור המגורה והפצוע אל אזורים בריאים בכף הרגל המסוגלים לשאת בעומס. המדרס אינו מבטל עומסים, אלא מנתב אותם – הוא משנה דפוסי דריכה ותגובה מכנית של הרקמות.
יצירת "שקט ביולוגי":
- הפחתת מתח רקמתי: על ידי תמיכה ביומכנית מדויקת, המדרס מפחית את המתיחה והלחץ המופעלים על הרקמה בכל צעד.
- אופטימיזציה של תנאים: בניגוד לשיח שיווקי המבטיח "תיקון", הגישה הקלינית מתמקדת ביצירת תנאים מכניים טובים יותר המאפשרים לרקמות להתמודד עם עומס.
- זמן החלמה: הסרת העומס המכני מעניקה לרקמה את ה"שקט הביולוגי" הדרוש לה – חלון זמן שבו הגוף יכול לצמצם את התהליך הדלקתי ולשקם את סיבי הרקמה ללא גירוי חוזר.
להעמקה קלינית ומחקרית:
3.השרשרת הקינטית: כיצד המדרס משפיע על הברך, הירך והגב
בגלל תופעת ה"צימוד התנועתי" (Coupling Motion), כף הרגל היא החוליה המכריעה בשרשרת הקינטית הסגורה של הגוף. שינוי במנח המפרק התת-טלארי בכף הרגל משפיע ישירות על הסיבוב של עצם השוק והירך, ומשם על מנח האגן ועמוד השדרה. מדרס המתוכנן נכון יכול להוריד עומס מכאני ממדורי הברך או מהדיסק המותני, ולהוות כלי טיפולי קריטי גם בפתולוגיות שאינן ממוקמות בכף הרגל.
הגוף אינו אוסף של איברים נפרדים, אלא מערכת הנדסית אחת המכונה "השרשרת הקינטית הסגורה". כף הרגל היא החוליה הראשונה במערכת הזו, והיא זו שקובעת כיצד הכוחות מהקרקע יתפתלו ויעלו מעלה אל שאר המפרקים.
מנגנון הצימוד התנועתי (Coupling Motion)
בזמן נשיאת משקל, קיים קשר מכני הדוק בין המפרק התת-טלארי בכף הרגל, עצם השוק (Tibia) ועצם הירך (Femur). כאשר כף הרגל קורסת פנימה, היא מניעה שרשרת תגובות שגורמת לסיבוב פנימי של השוק והירך. שינוי זה משפיע ישירות על זווית העבודה של הברך, מנח האגן ועמוד השדרה המותני.
האמת הקלינית: עומס מול תנועה
חשוב להבין שמדרס אינו "מיישר" את השלד באופן גס או מביא את הגוף לניטרל מוחלט. לעיתים, השינוי התנועתי שנראה לעין הוא קטן, אך השינוי בחלוקת העומסים הוא דרמטי. המדרס משנה את האופן שבו הכוחות מועברים במעלה השרשרת, ובכך הוא יכול להוריד עומס שוחק ממדורי הברך או מהדיסקים בגב, גם ללא שינוי זוויתי גדול הנראה לעין.
- השפעה אינדיבידואלית: ההשפעה על הברך או הגב תלויה בנוקשות המפרקים ובמאפיינים הייחודיים של כל מטופל. אין "נוסחה אוטומטית" – נדרש אבחון קליני אישי.
- ניהול עומס מערכתי: מטרת המדרס אינה לשלוט בכל מפרק בנפרד, אלא לשפר את תנאי העומס של המערכת כולה ולמנוע "תנועות גזירה" שוחקות.
מן המדע: שונות בין נבדקים
מחקרים ביומכניים הראו כי מדרסים מסוגלים להפחית סיבוב פנימי של השוקה, אך האפקט משתנה מאוד בין אדם לאדם ותלוי בעיצוב המדרס ובמאפייני המטופל . הדבר מדגיש את החשיבות של התאמה קלינית מדויקת ולא שימוש בפתרונות מדף גנריים.
להעמקה קלינית ומחקרית:

4. מנגנון עצבי-שרירי: המדרס ככלי "לימודי" למערכת העצבים
כף הרגל היא איבר חישה עשיר בחיישנים עצביים השולחים קלט תחושתי (Feedback) רציף למערכת העצבים המרכזית. המדרס אינו רק "פיגום" פסיבי המחזיק את הרגל, אלא מערכת גירוי המפעילה את השרירים בצורה שונה כדי לייצב את הגוף באופן אקטיבי. זהו תהליך נוירו-מוסקולרי המלמד את השרירים לעבוד נכון יותר ולשפר את השליטה התנועתית בכל צעד.
הקדמה:
כף הרגל מהווה איבר חישה מרכזי במערכת התנועה האנושית, ומשמשת כנקודת הממשק העיקרית בין הגוף לבין הקרקע. היא עשירה בקולטנים מכנו־סנסוריים (Mechanoreceptors) מסוגים שונים – בהם Merkel discs, Ruffini endings, Pacinian corpuscles וקולטני מתיחה שריריים – המספקים קלט תחושתי רציף (Afferent Feedback) למערכת העצבים המרכזית (CNS) [1, 5]. קלט זה ממלא תפקיד מכריע בבקרת יציבה, וויסות טונוס שרירי, תיאום בין־מפרקי ושליטה מוטורית דינמית במהלך עמידה, הליכה וריצה [5, 9].
1. המודל האדפטיבי: המוח כמעבד מידע פעיל
מחקרים נוירו־פיזיולוגיים מצביעים על כך שה־CNS אינו פועל כיחידה פסיבית המגיבה לכוחות חיצוניים בלבד, אלא כמערכת אדפטיבית ולומדת, המבצעת אינטגרציה מתמדת בין קלט תחושתי, תכנון תנועה וזיכרון מוטורי [2, 4]. בהתאם לכך, שינויים בקלט התחושתי המתקבל מכף הרגל דרך המדרס מובילים לשינויים מהותיים בדפוסי גיוס שרירים (Muscle Recruitment Patterns), בתזמון שרירי ובאסטרטגיות הייצוב של הגפה התחתונה והשלד הצירי [1, 2].
2. ארגון מחדש של תגובות מוטוריות (Neuroplasticity)
מדרסים אורתופדיים אינם נתפסים עוד כ"אמצעי תמיכה מכני" גרידא, אלא ככלי התערבות נוירו־מוסקולרי. באמצעות שינוי מבוקר של פיזור הלחצים הפלנטריים וזוויות המנח, המדרס משנה את דפוס הקלט התחושתי המועבר אל המוח. שינוי זה מוביל לארגון מחדש (Reorganization) של תגובות מוטוריות, הן ברמה הסגמנטלית (כף רגל–קרסול–שוק) והן ברמה הפרוקסימלית (ברך, אגן וגב תחתון) [3, 7].
3. ייצוב אקטיבי ושיפור מדדי EMG
שימוש במדרסים מותאמים אישית משפיע ישירות על הפעילות האלקטרומיוגרפית (EMG) של שרירים מייצבים קריטיים, כגון ה-Tibialis Posterior, Peroneus Longus, Gluteus Medius ו־Vastus Medialis [1, 2, 3, 7]. ממצאים אלו תומכים בגישה שלפיה המדרס מעודד ייצוב אקטיבי – המדרס "מכייל" את השרירים לפעול בתזמון המדויק להפחתת עומסים, ולא רק מתקן את המנח באופן פסיבי.
4. למידה מוטורית (Motor Learning)
התערבויות תחושתיות בכף הרגל משפרות שליטה יציבתית ומפחיתות תנודתיות (Postural Sway). תהליכים אלו מוסברים כחלק ממנגנוני למידה מוטורית, שבהם המערכת העצבית מסתגלת לגירוי החוזר מהמדרס ומפתחת אסטרטגיות תנועה יעילות ויציבות יותר לאורך זמן [4, 7, 8]. לכן, המדרס משמש כ"מורה דרך" המכוון את הקלט התחושתי ומעודד ארגון מחדש של דפוסי התנועה.
רשימה ביבליוגרפית מורחבת:
- Nurse, M. A., & Nigg, B. M. (2001). Clinical Biomechanics, 16(9), 719–727.
- Nigg, B. M., et al. (1999). Clinical Biomechanics, 14(9), 653–664.
- Mundermann, A., et al. (2003). Gait & Posture, 18(3), 42-49.
- Maki, B. E., & McIlroy, W. E. (1996). Clinical Geriatric Medicine, 12(4), 635–658.
- Kavounoudias, A., Roll, R., & Roll, J. P. (1998). NeuroReport, 9(14), 3247–3252.
- Richie, D. H. (2007). Clinics in Podiatric Medicine and Surgery, 24(2), 317-344.
- McKeon, P. O., & Hertel, J. (2008). Journal of Athletic Training, 43(3), 305–315.
- Waddington, G., & Adams, R. (2003). British Journal of Sports Medicine, 37(4), 342–348.
- Roll, R., et al. (2002). Journal of Neurophysiology, 88(4), 2135-2141.
5.מדרסי מדף לעומת אסטרטגיה טיפולית בהתאמה אישית
ההבדל בין מוצר גנרי למדרס קליני נעוץ באסטרטגיה: רפידות מדף נועדו לרוב ל"בלימת זעזועים", בעוד מדרס רפואי נבנה על בסיס אסטרטגיה טיפולית מדויקת. התערבות ביומכנית שגויה באמצעות מדרס שאינו מותאם אישית עלולה לשנות את דפוסי העומס בצורה לא רצויה ואף לעורר פתולוגיות חדשות. כאן נבין מתי נוחות היא רק מסכה לכשל טיפולי עמוק.
הקדמה:
ההבדל בין מוצר גנרי למדרס קליני נעוץ באסטרטגיה: רפידות מדף נועדו לרוב ל"בלימת זעזועים" (Shock Absorption) ופיזור לחצים כללי, בעוד מדרס רפואי נבנה כחלק מאסטרטגיה טיפולית המבוססת על הערכה ביומכנית, נוירו־מוסקולרית וקלינית ייחודית [1, 2]. התערבות שגויה עלולה לשנות את דפוסי העומס בצורה לא רצויה ואף לעורר פתולוגיות חדשות [3, 5].
1. נוחות מיידית מול התערבות ביומכנית מבוקרת
רפידות מדף מתוכננות על בסיס ממוצעי אוכלוסייה ונועדו להעניק הקלה תחושתית זמנית. לעומתן, המדרס הקליני שואף לשנות דפוסי עומס ותנועה באופן מבוקר. מחקרים מצביעים על כך ששיכוך יתר (Cushioning) עלול למסך סימפטומים מבלי לטפל במנגנון הבסיסי, ואף לגרום למערכת העצבים להפחית את טונוס השרירים המייצבים, מה שמחמיר את הקריסה הפנימית בטווח הארוך [2, 6].
2. התערבות גנרית במערכת ביומכנית מורכבת
המערכת המוסקולו־סקלטלית פועלת כשרשרת קינטית רב־מפרקית. התערבות שאינה מותאמת אישית עלולה להפחית עומס באזור אחד אך להגדיל אותו באזור אחר בצורה פתולוגית [5]. לדוגמה, הגבהה קשתית סטנדרטית מדי עלולה לשנות את וקטורי הכוח בברך ובאגן, ולהוביל להתפתחות דלקות בגיד האכילס או כאבי ברך קדמיים עקב שינוי לא מבוקר בתזמון הפעילות השרירית [3, 4].
3. מדרס קליני כתהליך טיפולי דינמי
בניגוד למוצר מדף המהווה "פתרון חד-פעמי", המדרס הרפואי הוא כלי בתוך תהליך קליני מתמשך. הוא מאפשר התאמה הדרגתית, ניסוי וכיול של אלמנטים מבניים (כמו קשיחות משתנה או פריקה ממוקדת) בהתאם לתגובת המטופל. גישה זו מוודאת שהמדרס יאפשר את ה-Windlass Mechanism (מנגנון נעילת כף הרגל) במקום לשתק אותו, ובכך משפרת את הסיכוי לשינוי תפקודי יציב [1, 7].
4. נוחות כ"מסכה" לכשל טיפולי
אחד האתגרים המרכזיים הוא ההסתמכות על נוחות סובייקטיבית כומדד להצלחה. הספרות המקצועית מדגישה כי נוחות אינה משקפת בהכרח התערבות מיטבית [1, 6]. מדרס עשוי להרגיש נוח כי הוא "מרכך" את המפגש עם הקרקע, אך בו-זמנית הוא עלול לפגוע במנגנוני ייצוב אקטיביים ולהעמיס על מבנים פרוקסימליים (ברך וגב). כאן נוחות הופכת למסכה לכשל טיפולי שיתפרץ בטווח הבינוני או הארוך.
רשימה ביבליוגרפית מאוחדת:
- Nigg, B. M., et al. (1999). Influence of orthopedic devices on foot mechanics. Clinical Biomechanics.
- Nurse, M. A., & Nigg, B. M. (2001). The effect of changes in foot sensation on plantar pressure. Clinical Biomechanics.
- Hertel, J. (2002). Functional Anatomy, Pathomechanics, and Pathophysiology of Lateral Ankle Instability. Journal of Athletic Training.
- Chevalier, T. L., et al. (2010). The influence of foot orthoses on cutaneous sensory feedback. Gait & Posture.
- Mündermann, A., et al. (2003). Foot orthotics affect lower extremity muscle activity. Journal of Biomechanics.
- McPoil, T. G., et al. (2009). Clinical practice guidelines: Heel pain—Plantar Fasciitis. JAPMA.
- Kirby, K. A. (2002). Foot and Ankle Biomechanics: A Selection of Articles. Precision Intricast.
- Shelburne, K. B., et al. (2005). Effect of foot orthoses on knee joint loading. Journal of Orthopaedic Research.
6.חומרים וקשיחות: מדוע "רך ונעים" הוא לעיתים הפתרון השגוי
אחת הטעויות הנפוצות היא החיפוש אחר ה"רכות" המקסימלית, אך במקרים רבים ריפוד יתר גורם לשקיעה ולקריסה ביומכנית מוגברת. בקרת תנועה (Motion Control) דורשת לעיתים חומרים בעלי דרגת קשיחות מוגדרת המותאמת למשקל הגוף ולסוג הפתולוגיה. בחירת החומרים היא חלק קריטי באסטרטגיה שנועדה להחזיק את המפרקים בטווח העבודה הבריא להם.
כדי לגשר על הפער בין "מה שעובד במחקר" לבין "מה שעובד עבורך", יש להבין את שני הצדדים:
1. מה אומר המחקר (הכלל):
הנחיות ה-JOSPT (2014) קבעו כי קיימות ראיות חזקות לכך שמדרסים תומכים מפחיתים כאב ומשפרים תפקוד בטווח הקצר (שבועיים) והארוך (עד שנה).
המחקרים מראים כי המנגנון העיקרי הוא תמיכה בקשת (Arch Support) והורדת עומס, המאפשרים לרקמה להחלים.
2. המציאות הקלינית (הפרט):
המחקר הסטטיסטי בודק ממוצעים, אך בקליניקה אין "מטופל ממוצע".
רגל עם קשת גבוהה ונוקשה (Pes Cavus) תגיב רע מאוד למדרס שמתאים לרגל שטוחה וגמישה (Pes Planus).
יתרה מכך, אנשים שונים רגישים ללחץ בצורות שונות.
מה שנתפס כ"תמיכה נעימה" אצל אחד, יורגש כ"אבן בנעל" אצל אחר.
לכן, הסתמכות על "מדרס מדף" גנרי שמתאים לכולם עלולה להיכשל במקרה הפרטי שלך.
3. מבחן הלקוח (The Patient Feedback Loop):
כאן נכנסת לתמונה המומחיות האישית.
מדרס הוא לא "זבנג וגמרנו", אלא תהליך דינמי של הקשבה לגוף.
המדד היחיד להצלחה הוא תגובת הכאב שלכם:
האם המדרס מוריד את הכאב בזמן הליכה?
האם הוא נוח לאורך יום שלם? אם התשובה היא "לא", המדרס דורש דיוק.
ייתכן שצריך לרכך את נקודת המגע עם ה"דורבן", לשנות את זווית העקב או להנמיך את התמיכה בקשת.
מדרסים רב שיכבתיים בהם קיימת הטמעה של בולמי זעזועים רכים תחת העקב ותחת המיקום המדוייק של הדורבן יהיו המדרסים הנכונים ביותר לשיטה זו,
במדרסים אלו יהיה קל להתאים את עוצמת התמיכה שלהם ואת מיקומה המדוייק כך שיביאו לכדי מיצוי את הפוטנציאל של ההקלה הביומכאנית על כף הרגל והרקמה הפלנטרית הפצועה , וזאת לצד שמירה על נוחות שימוש.

7.תהליך האבחון והמדידה: מדוע רקע קליני הוא תנאי סף?
התאמת מדרס אינה מסתכמת בלקיחת מידה, אלא דורשת אבחנה מבדלת שתאתר את מקור הכאב האמיתי. מאבחן ללא רקע רפואי (כפיזיותרפיסט או אורתוטיסט מוסמך) עלול להחמיץ את הניואנס שבין בעיה גרמית, דלקתית או עצבית. הבנת האנטומיה והקינזיולוגיה היא מה שמבדיל בין פעולת מכירה טכנית לבין טיפול רפואי אחראי ומקצועי.
כדי לבנות פרוטוקול יעיל, עלינו להבחין בין שני סוגי תרגול שנבדקו מחקרית ונמצאו יעילים למטרות שונות:
1. מתיחת הפלנטר פציה הספציפית (The DiGiovanni Stretch):
• המחקר: מחקר קליני מבוקר (DiGiovanni et al., JBJS) הוכיח כי מתיחה זו יעילה יותר ממתיחת גיד אכילס רגילה להפחתת כאב בטווח הקצר.
• הביצוע: בישיבה, רגל על רגל.
המטופל אוחז בבהונות הרגל הכואבת ומושך אותן לאחור (Dorsiflexion) עד לתחושת מתיחה בקשת, תוך כדי מישוש הרצועה המתוחה ביד השנייה.
• המטרה: שיפור הגמישות והפחתת הנוקשות הבוקר.
2. פרוטוקול סקנדינבי: חיזוק בעומס גבוה (The Rathleff Protocol):
• המחקר: מחקר פורץ דרך (Rathleff et al., 2014) הראה כי ביצוע תרגילי חיזוק איטיים וכבדים מביא לתוצאות טובות יותר בטווח הארוך (לאחר 3 חודשים) בהשוואה למתיחות בלבד.
• הביצוע: עמידה על מדרגה עם מגבת מקופלת מתחת לבהונות (כדי להפעיל את מנגנון ה-Windlass).
ביצוע הרמת עקבים (Calf Raise) איטית: 3 שניות עלייה, 2 שניות השהייה, 3 שניות ירידה.
• המטרה: בניית יכולת נשיאת עומס של הגיד, ועידוד סידור מחדש של סיבי הקולגן (Mechanotransduction).
3. מתיחות לשרירי הסובך (Gastroc-Soleus Complex):
• הרציונל המחקרי: כפי שציינו בגורמי הסיכון, קיצור בשרירי השוק הוא גורם מנבא לדורבן.
מתיחה כנגד קיר (כשהעקב צמוד לקרקע!) חיונית להורדת המתח מהעקב.
4. חיזוק שרירי הליבה של כף הרגל ("Short Foot Exercise")
הרציונל המחקרי: מחקרים (כגון Mulligan et al ו-Cheung et al) הראו כי חולשה של השרירים האינטרינסיים (השרירים הקטנים שתומכים בקשת מבפנים) מובילה לקריסה של הקשת ולעומס יתר על הפלנטר פסיה.
חיזוק שרירים אלו מפחית את העומס על הרצועה הפסיבית.
התרגיל הזה נחשב ליעיל יותר מ"הרמת גולות" המיושנת.
הביצוע ("תרגיל כף רגל קצרה"):
• עמדת מוצא: ישיבה על כיסא כשרגליים מונחות יחפות על הרצפה בזווית של 90 מעלות.
• הפעולה: נסו "לקצר" את כף הרגל על ידי קירוב כרית כף הרגל (החלק הקדמי) לכיוון העקב, מבלי לקפל את האצבעות (שמרו אותן ישרות ופרוסות).
דמיינו שאתם מנסים ליצור "גשר" או להגביה את הקשת הפנימית בלבד.
• המינון: החזיקו את הכיווץ למשך 5-10 שניות, הרפו. בצעו 3 סטים של 10-15 חזרות מדי יום.
• האתגר: לאחר שליטה בישיבה, עוברים לביצוע בעמידה על שתי רגליים, ולבסוף בעמידה על רגל אחת.
5. שחרור מייופשיאלי לשרשרת האחורית (Posterior Chain SMR)
הרציונל המחקרי: מחקר שפורסם ב-Journal of Bodywork and Movement Therapies הראה קשר ישיר בין נוקשות בשרירי הירך האחורית (Hamstrings) ושרירי הסובך לבין הופעת דורבן.
טיפול ברקמה החיתולית (Fascia) לאורך כל הרגל האחורית מפחית את "המשיכה" על העקב.
הביצוע (עיסוי עצמי עם גליל/כדור):
1. כף הרגל: עמידה וגלגול כדור טניס/עיסוי קשיח לאורך הקשת (לא על העקב הכואב עצמו, אלא על הקשת המתוחה) למשך 60 שניות.
המטרה: שחרור הדבקויות בפסיה.
2. שרירי הסובך: ישיבה על הרצפה והנחת השוק על גליל עיסוי (Foam Roller).
גלגול איטי ומציאת "נקודות טריגר" כואבות בשריר התאומים.
שהייה על נקודה כואבת למשך 30 שניות.
3. המינון: ביצוע יומיומי, עדיף בערב או לפני מתיחות.
הזווית הטיפולית שלי:
מניסיוני בקליניקה, הטעות הנפוצה ביותר היא "תרגול יתר" או תרגול אגרסיבי מידי שגורם להחמרת הדלקת או מהצד השני חוסר תרגול.
המפתח הוא ניהול עומסים.
אני ממליץ למטופליי להתחיל עם פרוטוקול המתיחות (DiGiovanni) בשבועות הראשונים כשהכאב חריף.
רק לאחר שהכאב האקוטי נרגע מעט, אנו עוברים בהדרגה לפרוטוקול החיזוק (Rathleff).
שילוב זה, יחד עם השימוש במדרס שמגן על הרגל בין האימונים, מאפשר בנייה מחדש של הרקמה ללא יצירת נזק נוסף.
8.מחיר מול איכות: איך לזהות מדרס מקצועי בתוך שוק פרוץ
השוק הישראלי רווי בשיטות מכירה שבהן מחיר גבוה אינו מעיד בהכרח על איכות ביומכנית. לעיתים קרובות, מטופלים רוכשים מדרסי "יוקרה" המספקים נוחות ($Comfort$) אך נעדרים דיוק ביומכני ספציפי, מה שמוביל לכישלון הטיפול. בפרק זה נלמד כיצד לבחון את המדרס שקיבלתם לפי פרמטרים מקצועיים ולא לפי הבטחות שיווקיות.
מטופלים רבים המגיעים למרפאה במצב כרוני מדווחים כי "ניסו הכל" – כדורים, מנוחה, קרח – ושום דבר לא עזר.
הסיבה לכך פיזיולוגית: בשלב הכרוני, זרימת הדם לאזור הצלקתי נפגעת, והגוף למעשה "מוותר" על הניסיון לתקן את הרקמה.
הפתרונות המוכחים מחקרית למצב זה הם אלו שמייצרים גירוי ביולוגי חזק:
גלי הלם (Extracorporeal Shock Wave Therapy – ESWT):
זהו הטיפול המוביל כיום (Gold Standard) למקרים כרוניים שאינם מגיבים לטיפול אחר.
• המנגנון: המכשיר משדר גלי קול אקוסטיים החודרים לעומק הרקמה.
גלים אלו יוצרים "מיקרו-טראומה" מבוקרת, המפרקת את ההסתיידויות והרקמה הצלקתית, ומעודדת צמיחה של כלי דם חדשים (Neovascularization).
• הראיות: מחקרים (כגון Gollwitzer et al) הראו שיפור של כ-60% עד 80% בכאב במקרים עקשניים לאחר סדרה של 3-5 טיפולים.
דיקור יבש / מערבי (Dry Needling / IMS):
טיפול המתמקד בשרירים ולא רק בעקב.
• הרציונל: מחקרים מצאו מתאם גבוה בין נקודות הדק (Trigger Points) פעילות בשרירי הסובך (Gastrocnemius & Soleus) לבין כאב בעקב.
השריר המכווץ מושך את הגיד ואת הפסיה ללא הרף.
• הפעולה: החדרת מחט דקה למוקד הכיווץ בשריר גורמת לשחרור מיידי (Twitch response) והרפיה של המתח המכני על העקב.
טיפול מנואלי ומוביליזציות (Manual Therapy):
שחרור ידני של מפרקי כף הרגל והקרסול.
במצבים כרוניים, המפרקים הופכים נוקשים (Stiff) ומגבילים את התנועה, מה שמקבע את הבעיה.
מוביליזציה של מפרק הקרסול והמפרק הסוב-טלרי (Subtalar Joint) משפרת את טווח התנועה ומפחיתה עומס.
בדיקה מחודשת של המדרסים (Re-evaluation):
לפני הכל, חובה לשאול: האם כואב לי פחות כשאני הולך עם המדרס?
אם התשובה היא "לא" או "רק קצת", המדרס אינו עושה את עבודתו.
במצב כרוני, המדרס חייב לבצע Offloading (הורדת עומס) אגרסיבית ומדויקת יותר מאשר במצב קל.
ללא עזרה מכנית זו, הרקמה לא תוכל להחלים גם עם טיפולים נוספים.
הזווית הטיפולית שלי:
במקרים כרוניים, הגישה שלי היא "Reboot" (אתחול מחדש).
השלב הראשון הוא לוודא שהמדרס מספק לכם "שקט תעשייתי" – כלומר, מפחית משמעותית את הכאב בזמן הליכה.
אם זה לא קורה, אנחנו מתקנים או מחליפים אותו עד להשגת היעד.
על גבי הפלטפורמה הזו, אנו מוסיפים את הטיפול הביולוגי (גלי הלם/דיקור) כדי להעיר את הרקמה לחיים.
השילוב הזה – הגנה מכנית מקסימלית פלוס עירור ביולוגי – הוא המפתח לפריצת המבוי הסתום.
9. הסתגלות וכיול (Fine Tuning): הדיוק שנדרש לאחר תחילת השימוש
מדרס רפואי הוא כלי הדורש כיול עדין בהתאם לתגובה הדינמית של הגוף. הציפייה לפתרון מיידי מהשנייה הראשונה היא שגויה; לעיתים נדרש "מקצה שיפורים" מקצועי לאחר מספר שבועות של הליכה. תהליך ה-Fine Tuning הוא זה שהופך מדרס טוב למדרס מצוין, ומאפשר את הדיוק הביומכני המקסימלי הנדרש להחלמה מלאה.
שאלה: אילו נעליים הכי מומלצות לדורבן?
תשובה: הכלל המנחה הוא שילוב של תמיכה ובלימה.
נעל אידיאלית לדורבן תכלול לרוב עקב יציב (Heel Counter) שאינו קורס,
סוליית "רוקר" (Rocker Bottom) המעוגלת בחזית ומקל על הגלגול,
והגבהה קלה (Drop) להורדת מתח מהגיד.
עם זאת, אין "נעל קסם" אחת.
נעל שטובה לאחד עשויה להכאיב לאחר.
עליכם למדוד ולחוש: האם הנעל מורידה את הכאב בצעד הראשון?
שאלה: האם מותר ללכת יחפים בבית?
תשובה: ההמלצה הגורפת היא להימנע מכך בשלב הכאוב,
שכן הליכה יחפה על משטח קשה מותחת את הפסיה.
מומלץ להשתמש בנעלי בית תומכות (כגון טבע נאות, קרוקס או בירקנשטוק עם סוליה עבה).
ועדיין – אם אתם הולכים יחפים על שטיח וזה לא מעורר כאב, זה אפשרי.
המבחן הוא התוצאה.
שאלה: האם אני חייב להפסיק לרוץ או להתאמן?
תשובה: הגישה העדכנית היא "מנוחה יחסית" (Relative Rest).
כל עוד הכאב נסבל (עד 3/10) ולא מחמיר ביום שאחרי, ניתן להמשיך בעצימות מופחתת.
אם הכאב חזק, יש לעבור זמנית לספורט ללא אימפקט (אופניים, שחייה).
הזווית הטיפולית שלי – כלל הברזל:
חשוב להבין: ההנחיות הנ"ל נכונות סטטיסטית לרוב האוכלוסייה ("הכלל"),
אך בסופו של יום, האינדיבידואל הוא הקובע.
המבחן האמיתי שלכם הוא מבחן התגובה (The reaction test):
עליכם לנטר את הכאב לא רק בזמן הפעילות (הליכה עם נעל מסוימת, הליכה יחפה או ריצה),
אלא בעיקר 24 שעות לאחריה.
אם הלכתם יחפים והרגשתם טוב, אך למחרת בבוקר קמתם עם כאב דוקר חזק יותר –
הגוף מאותת שזה יצר עומס יתר, ועליכם להימנע מכך.
אם רצתם והכאב לא החמיר בבוקר שאחרי – סימן שהרגל עמדה בעומס.
למדו לזהות מהם הטריגרים האישיים שמחמירים את הכאב שלכם, ופעלו בהתאם.

10. נורות אדומות: אזהרות וסימנים למדרס שאינו מותאם ביומכנית
כיצד תדעו אם המדרס שבידכם אכן פועל לטובתכם? נלמד לזהות נורות אדומות המעידות על חוסר התאמה – מכאבים חדשים בשרשרת הקינטית ועד לשחיקה לא אחידה של המדרס. הבנת סימני האזהרה תעזור לכם להימנע מהחמרת פציעות ולדרוש את התיקון הקליני הדרוש לפני שייגרם נזק מצטבר.
שאלה: אילו נעליים הכי מומלצות לדורבן?
תשובה: הכלל המנחה הוא שילוב של תמיכה ובלימה.
נעל אידיאלית לדורבן תכלול לרוב עקב יציב (Heel Counter) שאינו קורס,
סוליית "רוקר" (Rocker Bottom) המעוגלת בחזית ומקל על הגלגול,
והגבהה קלה (Drop) להורדת מתח מהגיד.
עם זאת, אין "נעל קסם" אחת.
נעל שטובה לאחד עשויה להכאיב לאחר.
עליכם למדוד ולחוש: האם הנעל מורידה את הכאב בצעד הראשון?
שאלה: האם מותר ללכת יחפים בבית?
תשובה: ההמלצה הגורפת היא להימנע מכך בשלב הכאוב,
שכן הליכה יחפה על משטח קשה מותחת את הפסיה.
מומלץ להשתמש בנעלי בית תומכות (כגון טבע נאות, קרוקס או בירקנשטוק עם סוליה עבה).
ועדיין – אם אתם הולכים יחפים על שטיח וזה לא מעורר כאב, זה אפשרי.
המבחן הוא התוצאה.
שאלה: האם אני חייב להפסיק לרוץ או להתאמן?
תשובה: הגישה העדכנית היא "מנוחה יחסית" (Relative Rest).
כל עוד הכאב נסבל (עד 3/10) ולא מחמיר ביום שאחרי, ניתן להמשיך בעצימות מופחתת.
אם הכאב חזק, יש לעבור זמנית לספורט ללא אימפקט (אופניים, שחייה).
הזווית הטיפולית שלי – כלל הברזל:
חשוב להבין: ההנחיות הנ"ל נכונות סטטיסטית לרוב האוכלוסייה ("הכלל"),
אך בסופו של יום, האינדיבידואל הוא הקובע.
המבחן האמיתי שלכם הוא מבחן התגובה (The reaction test):
עליכם לנטר את הכאב לא רק בזמן הפעילות (הליכה עם נעל מסוימת, הליכה יחפה או ריצה),
אלא בעיקר 24 שעות לאחריה.
אם הלכתם יחפים והרגשתם טוב, אך למחרת בבוקר קמתם עם כאב דוקר חזק יותר –
הגוף מאותת שזה יצר עומס יתר, ועליכם להימנע מכך.
אם רצתם והכאב לא החמיר בבוקר שאחרי – סימן שהרגל עמדה בעומס.
למדו לזהות מהם הטריגרים האישיים שמחמירים את הכאב שלכם, ופעלו בהתאם.